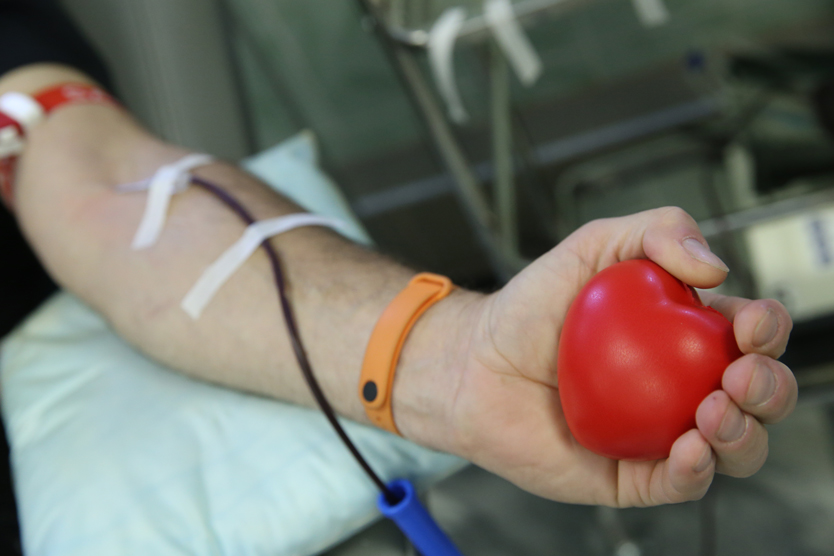
В память о крови
По мнению ВОЗ, главный залог безопасности крови — безвозмездное донорство. Именно в его поддержку в 2005 году и учредили
Донорство в России
В Советском Союзе служба крови была высоко развита, а быть донором считалось долгом советского гражданина. Это особенно показало себя во время Великой Отечественной войны: от кровопотери умирали только 10% солдат, тогда как в Первую мировую их число доходило до 45%.
Девяностые оказались для службы крови трудным временем: количество доноров уменьшилось до 12 человек на 1000 населения (при необходимом минимуме в 25), распространялся ВИЧ, не хватало специалистов и оборудования, процветали «серые» рынки крови и подпольные кроводачи. Ситуация выправилась в середине 2000-х: в ходе национального проекта «Здоровье» служба значительно обновилась, а «серое» донорство ушло в прошлое.
В 2013 году был принят новый федеральный закон о безвозмездном донорстве. Его критиковали, ссылаясь на неготовность граждан сдавать кровь без денежной компенсации, однако негативные оценки не оправдались: сейчас инициативные группы и организации есть в каждом регионе. В 2021-ом появились поправки к закону,
По данным НМИЦ Гематологии, сейчас в России являются донорами 1,7% населения. Для стабильности нужны хотя бы 4%. Потенциальными донорами могут стать всего до 15% россиян, — остальные, к сожалению, не проходят по состоянию здоровья.
Важно, чтобы человек, сдавший кровь единожды, дошел до станции повторно. Иначе его поход лишается смысла: для повышения безопасности кровь отправляется на карантин на 120 дней, и только после этого человека можно оценить как потенциального донора.

На сайте «Я донор» действует «Донорский светофор» — он показывает индивидуальную потребность учреждений в конкретных компонентах крови, чтобы человек не ездил наугад. Еще удобнее ориентироваться по приложению: можно отслеживать свои результаты, планировать донации и следить за новостями.
Донорство в эпоху ковида
Пандемия замедлила работу всех медицинских отраслей, и служба крови — не исключение. На момент начала локдауна в 2020 году в эфире было много панических сообщений, что крови не хватает или она вот-вот закончится. Система выстроена так, чтобы в банках были запасы на несколько месяцев вперед, как раз на случаи чрезвычайных ситуаций.
Острее всего оказались страхи за обеспечение эритроцитами, так как в зависимости от типа гемоконсерванта они могут храниться до 50 дней, а криоконсервированные донорские эритроциты не во всех субъектах Российской Федерации заготавливаются и хранятся в достаточном объеме для ЧС. Руководители служб понимали: если локдаун затянется, могут возникнуть пробелы с обеспечением медицинских организаций донорской кровью или ее компонентами.
Большой преградой было непонимание специалистов, как именно распространяется вирус, передается ли он через кровь. Тестовые системы, позволяющие определить наличие COVID-19 у донора, еще не были разработаны.
ВОЗ выпустила несколько рекомендаций об организации Службы крови во время пандемии. Последняя редакция вышла в феврале этого года и суммирует все сложности, с которыми столкнулись Службы крови за время пандемии. Одна из них — отмена всех акций и выездных мероприятий, которые традиционно позволяли одновременно взять кровь у большего количества людей в удобном для них месте, например на работе или в университете.
Люди боялись выходить на улицу, не то что сдавать кровь. Кроводача — по факту, это кровотечение, которое в какой-то степени может повлиять на организм донора. А если я сдам кровь и именно в этот день столкнусь с коронавирусом, что со мной будет?
К счастью, большинство доноров осталось в строю. Как рассказал координатор направления донорства в «Волонтерах-медиках» Вячеслав Ставский, на это время добровольческое движение необычайно сплотилось. Например донорское движение МГППУ с их прекрасным символом, красной альпакой Келли, придумало хэштег #ОставайсяДонором, под которым велась круглосуточная работа.
Активисты писали понятные инструкции: как найти пропуск, как безопасно добраться. В апреле 2020 года в 85 регионах страны стартовала акция под тем же названием, которая привлекла студентов в центры крови, а хэштег подхватили многие региональные сообщества.

Большой проблемой стало доставить доноров на место: сдача крови не была прописана как уважительная причина для нарушения режима самоизоляции во время пропускного режима. Центры крови начали рассылать SMS и приглашения, и нам, к счастью, неизвестно о наличии хоть одного оштрафованного донора. Благодаря инициативе крупнейшего сообщества доноров DonorSearch и агрегаторов «Яндекс.Такси» и «Ситимобиль», в 100 городах России такси перевезли 25 тысяч доноров.
В ряде регионов «Донорский светофор» до сих пор горит красным. Это значит, что запасы крови еще не восстановились.

Ковидная плазма — «волшебная таблетка»?
«Переболел COVID-19? Стань героем, спаси жизнь, сдай плазму» — звучит в метро. Сайт mosgorzdrav.ru, в свою очередь, называет ковидную плазму одним из наиболее эффективных способов лечения. Действительно ли она помогает?
В начале пандемии, когда было еще ничего не понятно, не было вакцины, отчаявшиеся родственники пытались найти плазму, в том числе и через нас. Когда теряешь близких, пытаешься ухватиться за любой шанс. Разумеется, помочь им мы не могли: ковидную плазму, как и любой компонент крови, невозможно вот так купить и привести к реципиенту. Переливание — часть работы врачей, близкие могут только привлечь доноров в центры крови, чтобы те сдали кровь и пополнили запасы.
Руслан Шекуров
Сооснователь проекта DonorSearch
В начале июня 2021 года в журнале Lancet были опубликованы результаты огромного рандомизированного исследования
Все это время трансфузиологи, получившие предварительные результаты исследования, надеялись, что плазма может сработать в отдельных подгруппах. Но приговор Recovery окончательный: тяжелые пациенты умирали одинаково и в группе, которая получала плазму, и в той, что не получала.
Российский Минздрав в рекомендациях за май 2021-го по-прежнему рекомендует применять антиковидную плазму, ссылаясь на ВОЗ. Однако в соответствующем документе ВОЗ от февраля 2021-го говорится: «В настоящее время
Международные исследования показали, что плазма не доказала свою эффективность. Я рекомендовал получать высокотитражный иммуноглобулин к S-белку из плазмы доноров. Вводить иммуноглобулин надо на первых днях болезни. Лучше всего в первые 48 часов. После — смысла введения нет.
Алексей Яковлев
Инфекционист, профессор, заведующий кафедрой инфекционных болезней, эпидемиологии и дерматовенерологии медицинского факультета СПбГУ
Но это не значит, что от заготовки плазмы нет пользы. На основе плазмы производят препарат «Ковид-глобулин». В апреле 2021 года он прошел II фазу клинических испытаний, что позволило ему выдать ускоренную регистрацию. Препарат представляет собой более очищенную плазму и сейчас используется в нескольких московских больницах. В интернете доступна инструкция компании-производителя, одобренная Минздравом. Препарат вводят только в условиях стационара в качестве экспериментальной вспомогающей терапии; об окончательных результатах мы сможем судить после окончания третьей фазы.
Есть шанс, что препарат будет действовать, если его использовать в первые 48 часов от начала болезни (по аналогии с противогриппозным иммуноглобулином). Однако мировой опыт привел к отказу от использования иммуноглобулина при лечении респираторных инфекций (грипп) в силу многих обстоятельств.
Алексей Яковлев
Инфекционист, профессор, заведующий кафедрой инфекционных болезней, эпидемиологии и дерматовенерологии медицинского факультета СПбГУ
Как объяснил «МН» на условиях анонимности главный врач региональной станции переливания крови, при сдаче плазмы после перенесенной коронавирусной инфекции (или после вакцинации против COVID 19) специалисты проверяют уровень титра антител: нужны его высокие показатели в крови донора. К самой донации нужно готовиться заранее: за 1-2 дня перейти на специальную диету, иначе плазма будет мутная (хилезная), а значит, специалисты Службы крови ее обязательно забракуют. При каждой донации нужно заполнять подробную анкету-заявление и сдавать анализы, в том числе на ВИЧ, гепатит В и С и сифилис.
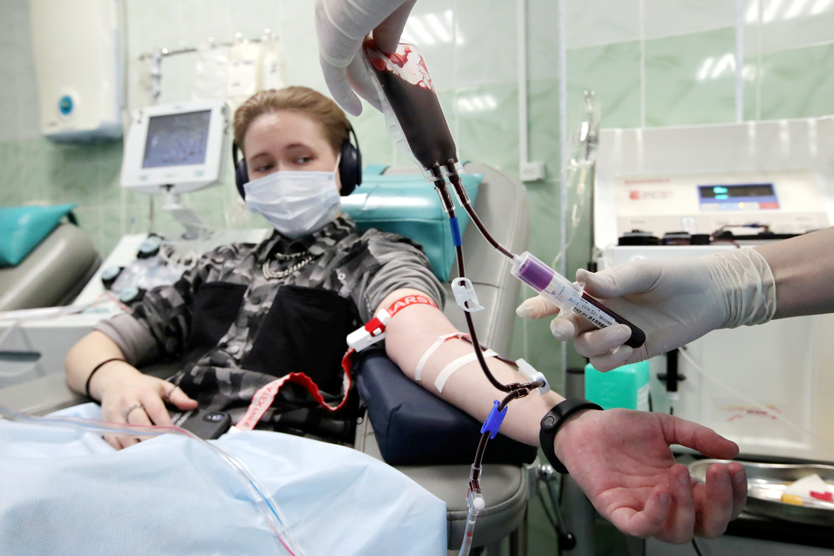
Процедура занимает около 40 минут. Специальный аппарат сначала собирает кровь, затем отделяет от нее плазму. Вместо нее вводят раствор, похожий на плазму по составу; в кровоток возвращают уже кровь с раствором. Так общее количество жидкости не изменяется, а кровь возвращается обратно в полном объеме.
Особенности национального донорства
Деятельность служб крови в России регламентируется нормативными правовыми актами: Федеральным законом №123 «О донорстве крови и ее компонентов», Постановлением правительства РФ №797 от 22 июня 2019, а также приказами Министерства здравоохранения Российской Федерации. Однако

В каждом регионе свой объем государственного задания на заготовку цельной крови, из которой затем заготавливают донорские эритроциты, плазму, концентрат тромбоцитов и криопреципитат. Он напрямую зависит от потребностей медицинских организаций в донорской крови и ее компонентах. Но у каждого субъекта федерации также есть и свое финансирование.
Одно дело, если это Москва или Ханты-Мансийск, другое дело (и другие бюджеты) — если Курган, Курск, Псков.
Распределение средств в каждом регионе будет свое, но в среднем 60% уйдет на заработную плату, остальные 40% — на расходные материалы, выплаты донорам, содержание подразделений и зданий.

Основная задача для учреждений Службы крови — обеспечение безопасности как донора, так и реципиента. В 2008–2014 году в рамках нацпроекта «Здоровье» все отечественные учреждения Службы крови оснастили новым лабораторным оборудованием и оборудованием для заготовки, переработки и хранения донорской крови и компонентов.
Такая техника работает в среднем пять – семь лет и требует своевременного обновления. Но беда в том, что большая его часть стоит немалых денег и в России не выпускается.
Во многих регионах износ медицинского оборудования в учреждения Службы крови достиг более 90%. Это критические цифры: такой износ в любой момент может привести к нарушению обеспечения процесса безопасности при заготовке и хранении донорской крови.
Увы, большинство субъектов федерации не в состоянии обновить парк оборудования самостоятельно и ждут помощи со стороны правительства и Минздрава. Современная служба крови — высокотехнологична и высокозатратна: безопасность не может быть дешевой.
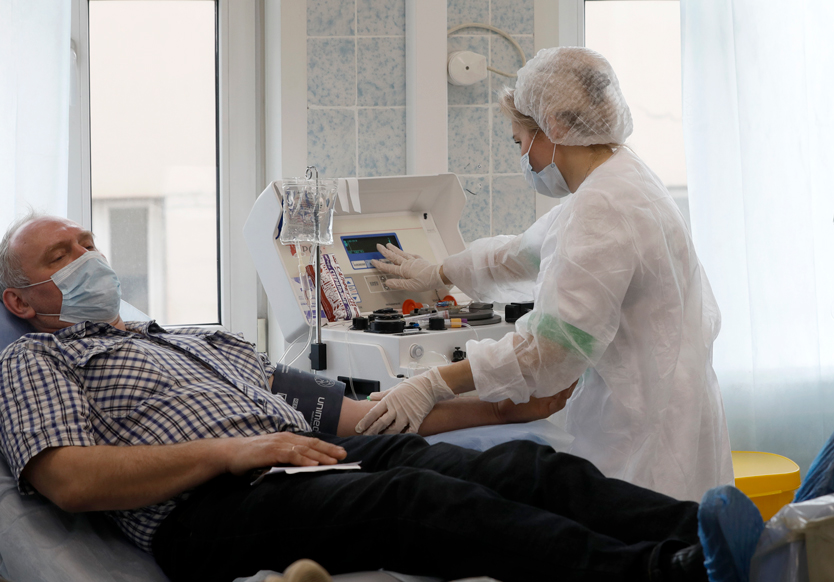
Эргономика донорства
Пока типовые здания для Службы крови в России не разработаны, в регионах адаптируют совершенно разные здания, которые, мягко говоря, не всегда вписываются в
Объединение всех учреждений Службы крови повысило бы и эффективность, и эргономику: можно было бы централизованно закупать расходники и оборудование, появились бы стандартные для всех регионов центры крови, организационные вопросы вроде ремонта решались бы оперативнее. И это в том числе помогло бы России шире применять в клинической практике современные компоненты крови, доступные с развитием высокотехнологичных клеточных технологий.

Современная Служба крови для любого государства — это вопросы национальной безопасности. В США и в странах ЕС донорскую плазму отправляют на переработку. Для этих целей там созданы специальные плазмоцентры и заводы по ее переработке: из донорской плазмы заготавливают альбумин, иммуноглобулины и так далее.
Удивительно, но такие препараты Российская Федерация закупает у зарубежных партнеров в достаточно большом количестве. При этом одна из серьезных проблем для России и для учреждений Службы крови — проблема реализации собственной донорской плазмы, которая может заготавливаться в необходимом для страны количестве. В России эту функцию в полном объеме могут выполнять как раз учреждения Службы крови.

«У нас предпринимались попытки строительства заводов по переработке донорской плазмы в Кирове и Санкт-Петербурге, — рассказывает собеседник «МН», главврач региональной службы крови. — Однако стройки века канули в небытие. Акционерное общество “Национальная иммунобиологическая компания” занимается переработкой донорской плазмы, однако этого очень мало, чтобы полностью закрыть потребность России в собственных высококачественных препаратах крови».
В России по правилам плазма хранится три года, затем отправляется на утилизацию, которая стоит денег и
Донорские сообщества
Для стабильного обеспечения страны кровью очень важно неравнодушие гражданского общества. Часто, чтобы стать донором, людям нужен просто небольшой толчок — личный пример или понятная инструкция. Именно этим занимаются донорские сообщества.

В России их несколько. DonorSearch появился в декабре 2010 года и начинался как каталог доноров по регионам и по группам крови, что позволяло быстро найти добровольцев. Примерно в 2014 году команда поняла, что эта стратегия тупиковая, потому что для ее развития необходим дефицит доноров (другими словами, она закрывала следствие, а не работала с причиной). Тогда платформа поменяла концепцию и сделала ставку на развитие сообщества и вовлечение людей в постоянное донорство.

DonorSearch использует диджитал-механизмы и геймификацию, плотно сотрудничает с соцсетями и хорошо понимает онлайн-процессы, что позволяет быстро адаптироваться под новые условия, как это было во время локдауна. Задача сообщества — выводить доноров из тени и помогать им накапливать социальный капитал.
Проблема в том, что вокруг молодежи слишком много информационного шума и активностей, через которые донорству тяжело пробиться. Раньше доноры были как одинокие рейнджеры. А мы стремимся, чтобы каждый донор сейчас был амбассадором, чтобы донорство было видно.
Руслан Шекуров
Сооснователь проекта DonorSearch
Ко всем важным датам DonorSearch готовят спецпроекты. Например ко Дню российского донора 20 апреля в этом году сделали викторину, а ко Дню донора 14 июня запустили спецпроект с интересными фактами.
Еще один полезный инструмент, созданный сообществом, это Unity — аналог TimePad, заточенный специально под организацию донорской акции.
Другой яркий пример работы гражданских сообществ — объединение «Волонтеры-медики», которое развивает в том числе и донорское направление. В 2019 году оно заключило соглашение с ФМБА о методическом сопровождении системы волонтерских объединений. За 2020-21 годы они отобрали лучшие практики для популяризации донорства, которые сейчас рекомендует использовать Минздрав.

Федеральный координатор направления «Популяризация
Главной задачей сообщества всегда было развитие кадрового донорства. После свежих поправок этот термин ушел из Федерального закона, но курс на ответственное донорство остается для «Волонтеров-медиков» главным (см. хэштег #яответственныйдонор в соцсетях). За первые четыре месяца работы в 2021 году сообщество провело две масштабные акции, 400 мероприятий, собрало семь тонн крови и ее компонентов и привлекло 60 тысяч участников.

Не доноры, но мотиваторы
Иногда люди, которые не могут быть донорами по состоянию здоровья, становятся активистами. Так было и с Татьяной Болдыревой, которая не смогла сдать кровь из-за желтухи, но решила, что «приведет на свое место 15 других». Вместе с дочерью Тасей Татьяна написала книгу «Сказку о важном», а дочь создала на ее основе пластилиновый мультик.
Как дошкольный педагог-психолог, Татьяна работала волонтером в НКЦ Дмитрия Рогачева — детской онкологической больнице. Проводила литературно-творческие мастер-классы, сначала одна, потом с подросшей дочерью, — но всегда понимала, что это участие — капля в море.
«Самое угнетающее для ребенка — помимо, конечно, самой болезни, — это оказаться в четырех больничных стенах, когда ты медленно сходишь с ума, — говорит Татьяна. — Я помню свои детские ощущения: в восемь лет я оказалась в больнице с желтухой, и мама не могла лежать со мной, потому что заботилась о младшем брате. Ты как белка в клетке, ты заперт в этом пространстве, мечешься от стены к стене. Для ребенка это ужасно».
«Когда ты сам не можешь сдать кровь, для тебя это становится пунктиком. Но ты можешь сподвигнуть других сдать для них кровь, заменить себя десятью, пятнадцатью людьми», — говорит Татьяна.

Вместе с дочерью Тасей они решили написать сказку, которая объяснила бы маленьким пациентам, что такое лейкоз, а взрослым — как и зачем сдавать кровь. Сказка в формате «спокойно о трудном» должна была раздаваться в донорских центрах и больницах; иллюстрации к книге нарисовала художница Ольга Якубовская. К сожалению, для издательств книга оказалась «неформатом», так что до сих пор существует в единственном экземпляре — и до сих пор ждет кого-то, кто подхватит эту инициативу.
Что еще почитать и посмотреть о донорстве
Игра «Экивоки. Российский донор». Доступна бесплатно для доноров и волонтеров в большинстве центров крови по всей стране.
Фильм «Кровь» Алины Рудницкой. О внутренней жизни передвижной станции переливания крови.
Благотворительная акция «Первая кровь». Акция по продвижению идей донорства от RiotGames — разработчика League of Legends.